Гипотиреоз. Определение.
 Гипотиреоз – клинический синдром, обусловленный продолжительным, стойким дефицитом гормонов щитовидной железы или снижением их биологического эффекта на тканевом уровне. Гипотиреоз – клинический синдром, обусловленный продолжительным, стойким дефицитом гормонов щитовидной железы или снижением их биологического эффекта на тканевом уровне.
Гипотиреоз. Этиопатогенез.
Причины первичного гипотиреоза:
- эмбриональные пороки развития щитовидной железы (аплазия, гипоплазия, дистопия);
- нарушение синтеза тиреоидных гормонов, обусловленное генетическими дефектами ферментативных систем на различных этапах биосинтеза;
- недостаточное поступление йода в организм;
- приём матерью во время беременности антитиреоидных препаратов или больших доз йода;
- вредные факторы, влияющие на женщину во время беременности.
Вторичный гипотиреоз связан с уменьшением или полным прекращением выработки передней долей гипофиза ТТГ. Развивается у детей, перенесших:
- родовую травму,
- менингоэнцефалит,
- травму головного мозга,
- опухолевый процесс (краниофарингиома).
- Третичный гипотиреоз обусловлен нарушением выработки гипоталамусом ТРГ (тиреотропин-релизинг гормон), стимулирующего функцию гипофиза.
Причины приобретенного гипотиреоза:
- операции на щитовидной железе;
- перенесенные тиреоидиты;
- бесконтрольный прием препаратов тиреостатического ряда, длительный прием препаратов неорганического йода;
- аутоиммунный тиреоидит.
Недостаток тиреоидных гормонов у плода приводит к нарушению дифференцировки мозга, уменьшению количества нейронов, нарушению миелинизации нервных волокон. Эти изменения необратимы при позднем (после 4-6 недельного возраста) начале лечения. Снижение синтеза белка, образования энергии, накопление в тканях муцина способствует:
- замедлению роста и дифференцировки скелета,
- снижению функции гладких и скелетных мышц,
- снижению функции кроветворной системы,
- снижению функции эндокринных желез (гипофиза, надпочечников, гонад, инсулярного аппарата),
- снижению активности гуморального и клеточного иммунитета,
- снижению активности ферментов печени, почек, желудочно-кишечного тракта.
Гипотиреоз. Классификация.
А. По уровню поражения:
- Первичный (тиреогенный).
- Вторичный (гипофизарный), третичный (гипоталамический):
- Пангипопитуитаризм;
- Изолированный дефицит ТТГ;
- Аномалии гипоталамо-гипофизарной области.
- Тканевый (транспортный, периферический) - резистентность к гормонам щитовидной железы; гипотиреоз при нефротическом синдроме.
Б. 1. Врожденный:
- аномалии развития щитовидной железы - дисгенезия (агенезия, гипоплазия, дистопия, эктопия);
- дизгормогенез: врожденные энзимопатии, сопровождающиеся нарушением биосинтеза тиреоидных гормонов; дефект рецепторов к ТТГ;
- врожденный пангипопитуитаризм;
- транзиторный (ятрогенный; вызванный материнскими тиреоблокирующими антителами; идиопатический).
1. Приобретенный:
- Тиреоидиты (аутоиммунный тиреоидит, гипотиреоидная фаза, подострый вирусный),
- Послепроцедурный (операции на щитовидной железе),
- Ятрогенный (тиреостатическая терапия радиоактивным йодом, тиреостатики),
- Эндемический зоб.
В. По течению:
- Транзиторный;
- Субклинический (минимальная тиреоидная недостаточность);
- Манифестный.
Г. По состоянию компенсации:
- Компенсированный;
- Декомпенсированный.
Д. Осложнения: тиреогенный нанизм, энцефалопатия, кретинизм, полиневропатия, миопатия, гипотиреоидная кома, нарушения полового развития (задержка или преждевременное половое созревание) и т.д.
Гипотиреоз. Клиническая картина.
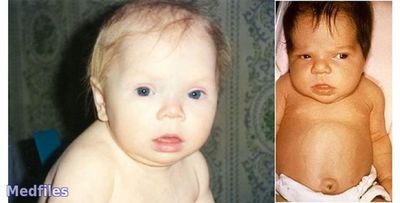
В неонатальном периоде:
- Ø большая масса тела новорожденного ребенка (более 3500 г.);
- Ø длительная желтуха;
- Ø бледная, сухая кожа;
- Ø плотные отеки на тыльных поверхностях кисти, стоп, в надключичных ямках;
- Ø отечность лица;
- Ø полуоткрытый рот, увеличены в размерах язык и губы;
- Ø грубый, низкого тембра голос при плаче;
- Ø признаки незрелости новорожденного при доношенной беременности;
- Ø поздно отпадает пуповина, пупочная ранка заживает медленно;
- Ø слабый сосательный рефлекс;
- Ø замедленность движений, рефлексов;
- Ø поздно отходит меконий.
 У детей старше 3 месяцев: У детей старше 3 месяцев:
- Ø задержка психомоторного развития;
- Ø поздно закрываются роднички;
- Ø метеоризм, запоры;
- Ø сухость, бледность кожи;
- Ø ломкие, сухие волосы;
- Ø холодные кисти, ступни;
- Ø широкая запавшая переносица;
- Ø позднее прорезывание и замена зубов;
- Ø мышцы: гипотония, возможны судороги;
- Ø задержка роста (тиреогенный нанизм).
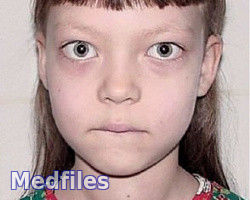
У подростков:
- Ø снижение интеллекта различной степени;
- Ø задержка роста (тиреогенный нанизм);
- Ø задержка или опережение полового развития;
- Ø сухость, бледность кожи;
- Ø ломкие, сухие волосы;
- Ø отеки лица, конечностей, языка;
- Ø брадикардия.
Гипотиреоз. Данные дополнительных методов обследования.
Обязательные:
- Общий анализ крови: анемия, иногда ускорение СОЭ;
- Увеличение уровня в крови холестерина, b-липопротеидов;
- ЭКГ: синусовая брадикардия (в первые месяцы жизни пульс может быть нормальной частоты), снижение вольтажа зубцов, замедление проводимости, удлинение систолы;
- Визуализация щитовидной железы при УЗИ;
Гормональная диагностика должна проводиться:
- при субклиническом гипотиреозе: повышение ТТГ при нормальном уровне св. Т4 и отсутствии клинической симптоматики.
- При манифестном гипотиреозе - повышение ТТГ и снижение св. Т4;
- При вторичном гипотиреозе уровень ТТГ в пределах нормы или снижен, св. Т4 снижен;
- При необходимости дифференциальной диагностики первичного и вторичного гипотиреоза - проба с тиролиберин: исследуют уровень ТТГ до и через 30 минут после введения препарата. При первичном гипотиреозе - ТТГ возрастает, при вторичном - остается на прежнем уровне.
Дополнительные:
Рентген кистей рук: задержка "костного" возраста, эпифизарный дизгенез;
Для диагностики аутоиммунного тиреоидита, как причины гипотиреоза: титр антител к тиропероксидазе тиреоцитов или к микросомальной фракции - выше верхней границы нормы в 2-3 раза.
Гипотиреоз. Дифференциальная диагностика.
Дифференциальную диагностику проводят с:
- рахитом;
- болезнью Дауна;
- родовой травмой;
- желтухой различного генеза;
- анемиями;
- хондродистрофией.
Гипотиреоз. Принципы лечения. Профилактика.
 Основная цель – компенсация недостаточности щитовидной железы и устранение обменных нарушений. Лечение проводится пожизненно.т Заместительная терапия проводится препаратами тиреоидных гормонов: L-тироксин (Levothyroxine sodium), трийодтиронин. Основная цель – компенсация недостаточности щитовидной железы и устранение обменных нарушений. Лечение проводится пожизненно.т Заместительная терапия проводится препаратами тиреоидных гормонов: L-тироксин (Levothyroxine sodium), трийодтиронин.
I этап – ликвидация дефицита тиреоидных гормонов, достижение эутиреоидного состояния.
II этап – сохранение состояния эутиреоза.
Контроль ТТГ (при первичном гипотиреозе) или св. Т4 (при вторичном гипотиреозе) проводится на этапе подбора дозы – 1 раз в месяц.
Дальше при достижении компенсации – 1 раз в 6 мес.
В комплекс лечебных мероприятий включают:
- ЛФК;
- профилактику рахита;
- ноотропы (церебролизин, ноотропил (Piracetam), энцефабол (Pyritinol));
- витамины группы В;
- противоанемические средства.
Основными критериями адекватности лечения являются:
- физиологическая динамика роста и полового развития;
- отсутствие клинических проявлений болезни;
- нормализация костного возраста;
- уровень ТТГ - 0,4-2,0 мЕД/мл.
Профилактика гипотиреоза заключается в устранение причин, приводящих к развитию гипотиреоза.
Прогноз. При своевременно начатой (1-й месяц жизни) и последующей адекватной заместительной терапии под контролем уровня ТТГ в сыворотке крови прогноз при врожденном гипотиреозе для физического и умственного развития благоприятный. При запоздалой диагностике - после 4-6 месяцев жизни - прогноз сомнительный, при полноценной заместительной терапии достигаются физиологические темпы физического развития, но сохраняется отставание в формировании интеллекта.
Эндемический зоб. Определение.
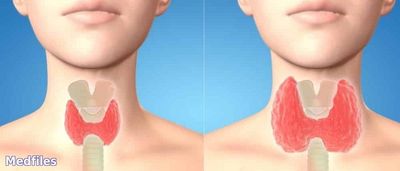 Эндемический зоб - это увеличение щитовидной железы, которое встречается у значительного числа людей, проживающих в географических районах с недостаточностью йода в окружающей среде. Эндемический зоб - это увеличение щитовидной железы, которое встречается у значительного числа людей, проживающих в географических районах с недостаточностью йода в окружающей среде.
Эндемический зоб. Этиопатогенез.
На Украине есть специфические условия для возникновения и развития патологии щитовидной железы, обусловленные наличием регионов эндемического йодного дефицита и радионуклидного загрязнения а также длительным отсутствием профилактики йодного дефицита на государственном уровне.
Патогенез увеличения щитовидной железы в результате йодного дефицита достаточно сложен. Формирование зоба является компенсаторной реакцией, направленной на поддержание постоянной концентрации тиреоидных гормонов в организме в условиях йодной недостаточности. Ранее популярной была теория, которая связывала формирование зоба с гиперстимуляцией щитовидной железы ТТГ. Согласно этой теории, дефицит йода приводит к повышению уровня ТТГ и образованию зоба. Путем ТТГ-зависимого увеличения поглощения йода щитовидная железа захватывает из крови все большее количество экзогенного йода и увеличивает повторное использование эндогенного йода. Это, в свою очередь, повышает биосинтез тиреоидных гормонов. В последние годы доказано, что ТТГ не единственный стимулятор пролиферации тиреоцитов. Большая роль отводится усилению в условиях йодного дефицита продукции местных тканевых ростовых факторов, среди которых наибольшее значение имеют инсулиноподобный ростовой фактор 1-го типа (ИРФ-1), эпидермальный ростовой фактор, основной фактор роста содержания фибробластов и трансформирующий ростовой фактор b .
Йод, попадая в тиреоцит, кроме йодотиронинов, образует соединения с липидами (йодолактоны). Йодированные липиды являются мощными ингибиторами продукции ИРФ-1 и других ростовых факторов. При отсутствии этой блокады ростовые факторы запускают пролиферативные процессы, результатом которых является гиперплазия тиреоцитов.
Эндемический зоб. Клиническая картина. Данные дополнительных методов исследования.
Критерии диагностики:
1. Клинические:
- Анамнез: проживание в эндемическом районе.
- Пальпация ЩЖ: щитовидная железа безболезненна, мягко-эластичная, подвижная, поверхность ровная.
2. Параклинические:
УЗИ щитовидной железы (при обнаружении зоба II степени или узловых форм).
При диффузном зобе:
- изменение Эхо-плотности, как в сторону повышения, так и снижения, грубая зернистость, часто с мелкими кистозными включениями.
При узловом зобе:
- наличие объемного образования (одного или нескольких) с выраженной капсулой.
Эутиреоидный зоб:
При небольшом увеличении ЩЖ жалобы отсутствуют
При больших размерах ЩЖ выраженность симптомов определяется степенью увеличения ЩЖ:
- дискомфорт в области шеи;
- чувство давления в области шеи, более выраженное при наклонах.
- неприятные ощущения при глотании.
-затруднение дыхания.
Гормональные исследования: нормальные уровни в крови ТТГ, св. Т4.
Гипотиреоидный зоб:
При субклиническом гипотиреозе жалобы отсутствуют.
Диагноз устанавливают при повышение уровня ТТГ и нормальном уровне св. Т4.
При манифестном гипотиреозе наряду с клиническими проявлениями выявляется повышение ТТГ и снижение св. Т4.
Эндемический зоб. Принципы лечения. Профилактика.
Лечение эндемического эутиреоидного зоба:
Препараты калия йодида;
- При отсутствии эффекта (если на фоне лечения за 6 мес. зоб не уменьшился или уменьшился менее чем на 50%) перейти на комбинированную терапию: калия йодид + L-тироксин;
- При зобе II и III степеней начинать лечение с комбинации препаратов: калия йодид + L-тироксин;
- Одновременно с приемом L-тироксина - продукты обогащенные кальцием или препараты кальция в возрастной дозе.
Лечение эндемического зоба с гипотиреозом:
Профилактика эндемического зоба:
Массовая йодная профилактика в масштабе популяции - путем постоянного употребления населением йодированной пищевой соли и пищевых продуктов, содержащих йод.
Групповая и индивидуальная йодная профилактика - прием препаратов, содержащих калия йодид в соответствующей дозе.
Санация очагов хронических воспалительных процессов.
Прогноз. Течение диффузного нетоксического зоба весьма вариабельно. Возможно сохранение гиперплазии щитовидной железы без нарушения функции в течение многих лет. В ряде случаев возможно развитие гипотиреоза, появление узловых образований.
Аутоиммунный тиреоидит. Определение.
 Аутоимунний тиреоидит (АИТ) - хроническое заболевание, в детском и подростковом возрасте, которое отличается рядомособенностей клинической картины и течения, обусловленных недавним дебютом заболевания и поэтому минимальнымиморфо-функциональными изменениями щитовидной железы (ЩЖ) на начальных стадиях иммунопатологического процесса. Аутоимунний тиреоидит (АИТ) - хроническое заболевание, в детском и подростковом возрасте, которое отличается рядомособенностей клинической картины и течения, обусловленных недавним дебютом заболевания и поэтому минимальнымиморфо-функциональными изменениями щитовидной железы (ЩЖ) на начальных стадиях иммунопатологического процесса.
Аутоиммунный тиреоидит. Этиопатогенез.
Играет роль генетическая предрасположенность. Достоверно чаще у больных встречаются антигены HLA-DR3, HLA-DR5 и HLA-В8.
Причинно-значимые факторы:
- травмы;
- вирусные инфекции;
- операции на щитовидной железе;
- применение 131I и другие.
- Общепризнанна иммунопатологическая концепция патогенеза. Врожденные нарушения иммунного контроля (дефицит отдельных звеньев Т-клеточной системы иммунитета, гиперактивность В-лимфоцитов, вырабатывающих специфические аутоантитела) - основная причина аутоиммунного тиреоидита. Заболевание чаще развивается у девочек в пре- и пубертатном периодах развития.
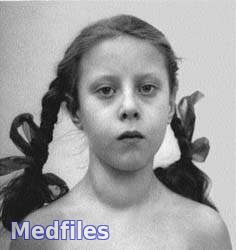
Аутоиммунный тиреоидит. Клиническая картина.
Развивается постепенно, долгое время функция железы остается нормальной. Основной симптом - увеличение щитовидной железы, которое выявляют случайно родители или во время профилактического осмотра. Зоб чаще плотной консистенции, равномерное увеличение обеих долей, иногда асимметричное, за счет, преимущественно, правой доли. Поверхность железы гладкая, но неровная, бугристая. Болезненности при пальпации нет.
На ранних этапах у небольшого числа больных могут быть симптомы тиреотоксикоза. Исчезновение симптомов гипертиреоза и восстановление эутиреоидного состояния обычно наблюдается через 5-6 месяцев.
Естественное развитие аутоиммунного тиреоидита сопровождается постепенным понижением ее функции.
.Аутоиммунный тиреоидит. Данные дополнительных методов обследования.
Не существует способа постановки диагноза АИТ, основанного на применении какого-либо единого диагностического критерия. Главным диагностическим принципом является применение комплексного подхода:
На первых этапах всем детям с диффузным нетоксичным зобом (по клинико-пальпаторным данным), проводится УЗИ ЩЖ, а также определение антитиреоидных антител (антитела к тиреопероксидазе или антитела к микросомальной фракции);
Для уточнения функции ЩЖ и определения фазы течения АИТ - ТТГ, св. Т3, св. Т4 в сыворотке крови;
По особым показаниям - морфологическая верификация с применением тонкоигольной пункционной биопсии зоба.
Аутоиммунный тиреоидит. Принципы лечения.
Санация очагов инфекции;
- Терапия левотироксином (с целью заместительной терапии, а также как вариант патогенетической терапии – уменьшение иммунного воспаления в ЩЖ);
- Детям, имеющим диффузный зоб с неоднородной структурой, при отсутствии антител к тиреопероксидазе рекомендуется назначение йодида калия;
- Пациенты с АИТ, проживающих в районах йодного дефицита, могут получать физиологические дозы йода.
Прогноз.
 Заболевание имеет тенденцию к медленному прогрессированию. В некоторых случаях удовлетворительное самочувствие и работоспособность больных сохраняются в течение 15-18 лет, несмотря на кратковременные обострения. В период обострения тироидита могут наблюдаться явления незначительного тиротоксикоза или гипотироза, последний чаще встречается после родов. Заболевание имеет тенденцию к медленному прогрессированию. В некоторых случаях удовлетворительное самочувствие и работоспособность больных сохраняются в течение 15-18 лет, несмотря на кратковременные обострения. В период обострения тироидита могут наблюдаться явления незначительного тиротоксикоза или гипотироза, последний чаще встречается после родов.
| 


 Основная цель – компенсация недостаточности щитовидной железы и устранение обменных нарушений. Лечение проводится пожизненно.т Заместительная терапия проводится препаратами тиреоидных гормонов: L-тироксин (Levothyroxine sodium), трийодтиронин.
Основная цель – компенсация недостаточности щитовидной железы и устранение обменных нарушений. Лечение проводится пожизненно.т Заместительная терапия проводится препаратами тиреоидных гормонов: L-тироксин (Levothyroxine sodium), трийодтиронин.
 Аутоимунний тиреоидит (АИТ) - хроническое заболевание, в детском и подростковом возрасте, которое отличается рядомособенностей клинической картины и течения, обусловленных недавним дебютом заболевания и поэтому минимальнымиморфо-функциональными изменениями щитовидной железы (ЩЖ) на начальных стадиях иммунопатологического процесса.
Аутоимунний тиреоидит (АИТ) - хроническое заболевание, в детском и подростковом возрасте, которое отличается рядомособенностей клинической картины и течения, обусловленных недавним дебютом заболевания и поэтому минимальнымиморфо-функциональными изменениями щитовидной железы (ЩЖ) на начальных стадиях иммунопатологического процесса.
 Возможно вас заинтересует
Возможно вас заинтересует