 ЭТИОЛОГИЯ И ПАТОГЕНЕЗ .Природа опухолей головного мозга полиэтиологична, на сегодня окончательно не выяснена. Среди теорий, объясняющих механизм возникновения опухолей, наиболее популярны те, что связывают появление неконтролируемого роста с изменениями генетической информации клеток. Важную роль здесь играет гиперплазия, возникающая под влиянием различных неблагоприятных экзо- и эндогенных факторов (интоксикации, воспалительные процессы, ионизирующее излучение, канцерогены, гормональные нарушения, длительная травматизация и другие). Нарушение эмбрионального развития, дизонтогенетичная гетеротопия и атипия в строении мозга могут стать причиной развития бластоматозного процесса. Окончательное решение этого вопроса принадлежит будущему. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ .Природа опухолей головного мозга полиэтиологична, на сегодня окончательно не выяснена. Среди теорий, объясняющих механизм возникновения опухолей, наиболее популярны те, что связывают появление неконтролируемого роста с изменениями генетической информации клеток. Важную роль здесь играет гиперплазия, возникающая под влиянием различных неблагоприятных экзо- и эндогенных факторов (интоксикации, воспалительные процессы, ионизирующее излучение, канцерогены, гормональные нарушения, длительная травматизация и другие). Нарушение эмбрионального развития, дизонтогенетичная гетеротопия и атипия в строении мозга могут стать причиной развития бластоматозного процесса. Окончательное решение этого вопроса принадлежит будущему.
Классификация опухолей головного мозга отражена в информационном блоке.
I. По локализации:
- супратенториальные
- субтенториальные
- двойной локализации:
o краниоспинальные
o супрасубтенториальные
- конвекситальные
- базальные
II. По отношению к мозговой ткани:
- внемозговые
- внутримозговые
III.По происхождению:
- Первичные
Нейроэктодермальные (из нервных клеток - астроцитома, глиома, глиобластома, эпендимома, медуллобластома, папиллома, пинеалома, невринома)
- Вторичные
o из производных мезенхимы (метастатические) (менингиома, ангиоретикулема, саркома)
o из клеток гипофиза (аденома)
o из остатков гипофизарного хода (краниофарингиома)
o метастатические (в 80% метастазы рака легких и молочной железы)
o Тератомы и тератоидные опухоли
o Гетеротопические опухоли эктодермального происхождения (дермоид)
Клиническая картина опухолей головного мозга обусловлена спецификой опухолевого роста, для которого характерны:
1) общее воздействие на весь организм,
2) постоянное нарастание клиники - проградиентность заболевания,
3) местное воздействие опухоли на структуры головного мозга.
Клиническая картина зависит от размера, локализации, темпа роста опухоли и выраженности перифокального отека. В клинической картине опухолей головного мозга выделяют общемозговые и очаговые симптомы.
Общемозговые и гипертензионные симптомы
Общемозговые симптомы свидетельствуют о наличии опухоли, очаговые (первичные и вторичные) - имеют важное значение в топической диагностике.
Возникновение общемозговых симптомов обусловлено прежде всего повышением внутричерепного давления в результате постепенного увеличения опухоли, развитием сопутствующего отека - набухания мозга, нарушением ликвороциркуляции и венозного оттока. В возникновении общемозговых симптомов определенную роль играет интоксикация организма, связанная как с непосредственным токсическим воздействием опухоли, так и с нарушениями функций внутренних органов, которые возникают при расстройстве центральной регуляции из-за роста опухоли.
Венозный застой приводит к транссудации жидкой части крови и усилению продукции спинномозговой жидкости сосудистыми сплетениями желудочков при снижении всасывания ее переполненными венами.
Наиболее типичными общемозговыми симптомами при гипертензивном синдроме являются головная боль, рвота, головокружение, нарушение сознания.
 Головная боль при опухолях чаще гипертензионного происхождения, характеризуется двусторонностью и диффузностью, беспокоит преимущественно под утро, может сопровождаться рвотой, после которой возможно облегчение. Для менингиом более свойственна головная боль оболочечного, сосудистого характера - периодическая, преимущественно локализованная, усиливающаяся после физических и психоэмоциональных нагрузок. Головная боль при опухолях чаще гипертензионного происхождения, характеризуется двусторонностью и диффузностью, беспокоит преимущественно под утро, может сопровождаться рвотой, после которой возможно облегчение. Для менингиом более свойственна головная боль оболочечного, сосудистого характера - периодическая, преимущественно локализованная, усиливающаяся после физических и психоэмоциональных нагрузок.
Рвота центрального характера, не связанная с приемом пищи, возникает на высоте головной боли. После рвоты часто состояние больного улучшается, уменьшается выраженность головной боли. Рвота при изменении положения головы характерна для опухолей IV желудочка.
Головокружение проявляется ощущением, которое напоминает состояние легкого опьянения, тошнотой, неуверенной координацией движений. Считается, что основой данного ощущения являются застойные явления в лабиринте.
Нарушение сознания проявляется в виде оглушения, степень которого возрастает с повышением внутричерепного давления. Возможны лабильность психики, расстройства памяти, мышления, восприятия, сосредоточения, возникают бред, галлюцинации. Психические расстройства могут появляться пароксизмально в виде приступов, но чаще развиваются постепенно, когда оглушение переходит в сопор, а в дальнейшем и в кому. Патогенез психических расстройств при опухолях мозга достаточно сложный. В ряде случаев они обусловлены угнетением деятельности коры головного мозга в результате гипертензионного синдрома, в других - психические расстройства являются очаговым симптомом поражения преимущественно лобной доли.
Для большинства опухолей головного мозга благодаря внутричерепной гипертензии характерны зрительные нарушения:
- Ухудшение остроты зрения,
- Сужение полей зрения, в первую очередь на красный цвет (ранний симптом гипертензии),
- Обнубиляции (временные периодические расстройства зрения).
На глазном дне выявляют расширение вен сетчатки, застой, а на более поздних стадиях - атрофию дисков зрительных нервов, кровоизлияния в околодисковых отделах сетчатки. Конечной стадией застойных дисков является их вторичная атрофия. При опухолях головного мозга атрофия дисков зрительных нервов может быть и первичной, связанной не столько с повышенным внутричерепным давлением, сколько с непосредственным сжатием зрительных нервов, или перекреста их опухолью. Своеобразный феномен наблюдается при локализации опухоли в области базиса передней черепной ямки - синдром Фостера-Кеннеди - на стороне очага наблюдается простая атрофия, снижение остроты зрения до полной слепоты с развитием застойного диска зрительного нерва на противоположной стороне.
Кроме перечисленных основных признаков повышения внутричерепного давления могут наблюдаться менингеальные симптомы, брадикардия, снижение давления, особенно диастолического, циркуляторные расстройства, эпилептический синдром, который может быть как локальным, так и генерализованным.
Очаговые симптомы
Очаговые симптомы делятся на первично-очаговые симптомы и вторично-очаговые - по соседству и на расстоянии.
Первично-очаговые обусловлены непосредственным действием опухолей на мозговые структуры в месте локализации. Вторично-очаговые обусловленные смещением (дислокацией) мозга и ишемическими нарушениями.
Первично-очаговые симптомы проявляются расстройствами функции тех участков мозга, на которые опухоль имеет непосредственное влияние: это двигательные, чувствительные, обонятельные, слуховые, зрительные, речевые нарушения. Так, при поражении лобной доли (задних отделов нижней лобной извилины - центра Брока) характерна моторная афазия.
При поражении височной доли - слуховые галлюцинации, сенсорная афазия (задний отдел верхней височной извилины доминантного полушария - центр Вернике).
Амнестическая афазия возникает при поражении нижних и задних отделов теменной и височной долей. Больным трудно назвать предмет, хотя хорошо понимают его назначения.
Семантическая или смысловая афазия развивается при локализации процесса на стыке теменной, височной и затылочной доли левого полушария у правшей.
Эпилептические припадки (судороги, приступы) наиболее характерны при локализации опухоли в височной доле. Довольно часто судорожные приступы длительное время являются первым и единственным клиническим признаком заболевания, поэтому их появление всегда должно вызывать подозрение о наличии опухоли. Эпиприступы могут быть малыми (petit mal), локальными (джексоновская эпилепсия), генерализованными судорогами с потерей сознания. Некоторые особенности приступов позволяют судить о локализации процесса. Так, припадки, которым предшествуют галлюцинации или ауры двигательного характера, наблюдаются при опухоли лобной доли, чувствительные галлюцинации - в теменной, обонятельные, слуховые, сложные зрительные - в височной, простые зрительные - в затылочной доле.
Вторично-очаговая симптоматика обусловлена смещением, сдавлением (дислокацией) участков мозга или его ствола к выступам черепа, намета мозжечка, серповидного отростка или нарушением кровоснабжения при сжатии опухолью сосудов мозга.
Дислокационные синдромы
Наиболее опасными для жизни при объемных процессах головного мозга (опухоль, гематома, абсцесс и др.) являются дислокационные синдромы, которые могут быть обусловлены такими видами вклинения мозга:
1) полулунным вклинением под фалькс;
2) височно-тенториальным;
3) мозжечково-тенториальным;
4) вклинением миндалин мозжечка в шейно-затылочную дуральную воронку.
При этом на фоне прогрессирующего нарушения сознания наблюдаются усиление головной боли, рвота, брадикардия, артериальная гипертония, нарастание глазодвигательных нарушений, вегетативных расстройств, усиление пирамидных расстройств, тонические судороги, аритмия, рост частоты дыхания с нарушением его ритма вплоть до остановки, снижение артериального давления, клиническая смерть.
ДИАГНОСТИКА
Диагностика основывается на данных неврологического осмотра и дополнительных методов исследования.
Краниография (обзорная в 2-х проекциях и прицельная) выявляет ряд изменений:
1) Краниографические признаки (симптомы), обусловлены повышением внутричерепного давления (внутричерепной гипертензией):
а) остеопороз спинки турецкого седла;
б) истончение костей черепа, углубление пальцевых вдавлений - у детей старшего возраста, молодых людей;
в) расхождение швов - у детей младшего возраста.
При длительном течении гипертензионного синдрома могут наблюдаться истончение блюменбахова ската, усиление сосудистого рисунка, остеопороз крыльев основной кости.
2) Прямые очаговые краниографические симптомы:
а) обызвествление (могут обызвествляться эхинококк, цистицерк, токсоплазмоз, плоскостные гематомы, опухоли головного мозга);
б) истончение и разрушение костей черепа (разрушение полное и неполное) - как результат действия дермоидных опухолей;
в) гиперостоз (утолщение кости: игольчатые, плоскостные, грибовидные - характерные для доброкачественных опухолей костей черепа и менингиом);
г) усиление сосудистого рисунка в результате:
- увеличения калибра существующих сосудов,
- появления новообразованных сосудов с нетипичным ходом и разветвлением.
3) Косвенные очаговые краниографические симптомы являются результатом смещения объемным процессом «физиологических» обызвествлений:
а) шишковидной железы;
б) твердой мозговой оболочки, в том числе, серповидного отростка;
в) сосудистых сплетений;
г) сосудов.
4) Краниографические симптомы при наличии эндокринных расстройств, характерных для опухолей диэнцефальной области (изменение костей черепа при явлениях акромегалии).
Пневмоенцефалография и пневмовентрикулография дают возможность выявить смещение (дислокацию) желудочков мозга и цистерн, изменение их формы (деформацию), увеличение размеров (гидроцефалию) желудочков мозга и субарахноидального пространства.
Люмбальная пункция при опухолях головного мозга может быть малоинформативной. При определенных локализациях опухолей (субтенториальных) существует реальная опасность вызвать вклинения структур мозга. При люмбальной пункции обнаруживают преимущественно повышение давления спинномозговой жидкости. Белково-клеточная диссоциация (повышение количества белка при нормальном цитозе) более характерна для неврином слухового нерва и базальных менингиом, хотя наблюдается и при других видах опухолей мозга. При злокачественных опухолях плеоцитоз может достигать нескольких сотен клеток. Иногда в ликворе можно обнаружить клетки опухолей.
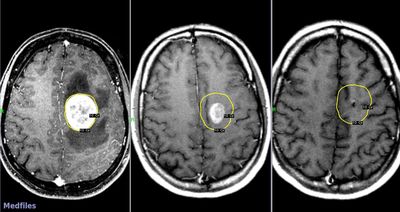
Наиболее информативной в диагностике опухолей головного мозга является компьютерная томография (КТ) - метод послойного обследования структур мозга, основанный на различной способности поглощать рентгеновские лучи и магнитно-резонансная томография (МРТ). Последний метод основан на явлении ядерно-магнитного резонанса, за открытие которого в 1946 году и. Парцелл и Ф. Блох получили Нобелевскую премию.
Эти методы позволяют получать изображения, которое по качеству можно сравнить с гистологическим срезом, при этом исследования можно проводить в любой плоскости мозга. На срезах оказываются не только структурные и патологические изменения, но и физико-химические и патофизиологические процессы как всего мозга, так и его отдельных структур. При МРТ можно проводить не только функциональное исследование самого мозга, но и выполнять магнитно-резонансную ангиографию, которая не требует проведения пункции артерий. МРТ позволяет построить трехмерную реконструкцию исследуемой области, выделить сосудистую сеть и даже отдельные нервы, проходящие в субарахноидальном пространстве, все это создает оптимальные условия для раннего выявления опухолей головного мозга, планирование объема и особенностей хирургического вмешательства и проведения послеоперационного контроля.
Радиоизотопное сканирование - метод основан на способности радиоактивных изотопов, введенных в организм, накапливаться в опухоли в большем количестве, чем в окружающих тканях, что регистрируется с помощью специальных счетчиков. Метод позволяет примерно в половине случаев выявить опухоль и уточнить ее расположение.
ЛЕЧЕНИЕ
Лечение опухолей головного мозга преимущественно хирургическое. При доброкачественных опухолях проводится микрохирургическое лечение. При злокачественных применяется комбинированное лечение - хирургическое в сочетании с химиотерапией, лучевой и иммунотерапией.
Хирургическое лечение
 При большинстве внемозговых опухолей (менингиомы, шванномы, аденомы гипофиза) удается полностью удалить опухоль и избежать рецидивов. Операционный риск зависит от состояния больного, сопутствующих заболеваний, размеров и локализации опухоли, сложности операции. Резекция опухолей большого размера связана со значительным повреждением здоровых участков мозга, что сказывается на неврологическом статусе и конечном результате лечения. Высокий риск характерен для локализации опухолей, расположенных в полости III желудочка, области гипоталамуса, ствола, большого затылочного отверстия и опухолей, тесно соединенных с магистральными сосудами - сонной артерией или синусами мозга. При большинстве внемозговых опухолей (менингиомы, шванномы, аденомы гипофиза) удается полностью удалить опухоль и избежать рецидивов. Операционный риск зависит от состояния больного, сопутствующих заболеваний, размеров и локализации опухоли, сложности операции. Резекция опухолей большого размера связана со значительным повреждением здоровых участков мозга, что сказывается на неврологическом статусе и конечном результате лечения. Высокий риск характерен для локализации опухолей, расположенных в полости III желудочка, области гипоталамуса, ствола, большого затылочного отверстия и опухолей, тесно соединенных с магистральными сосудами - сонной артерией или синусами мозга.
Для удаления опухолей мозга используют различные подходы к пораженным участкам мозга, преимущественно используя краниотомии. Опухоли гипофиза в большинстве случаев удаляют транссфеноидальным доступом. В связи с появлением эндоскопической техники, появилась возможность удалять внутрижелудочковые опухоли через специальный тубус, введенный в желудочковую систему через небольшое фрезевое отверстие. В случаях неоперабельных опухолей с целью уменьшения клинических проявлений опухоли и снятия выраженности гипертензионного синдрома проводится декомпрессионная трепанация. В случаях окклюзионной гидроцефалии и невозможности устранить причину ее возникновения используют различные типы шунтирующих операций (вентрикулоперитонеальное шунтирование, вентрикулоцистернальное шунтирование (операция Торкильдсена) и др. Использование увеличительной оптики и микрохирургического инструментария позволило визуализировать ранее недоступные структуры и резко снизить частоту операционных осложнений и послеоперационную летальность. Оптимальным результатом хирургического лечения опухоли является полное ее удаление. В случаях неблагоприятной локализации опухоли с целью предотвращения травматизации жизненно важных структур мозга или появления грубого неврологического дефицита используют субтотальное удаления, когда опухоль удаляется практически полностью, оставляя лишь часть ее в функционально важных зонах мозга. При внутримозговых опухолях, для которых характерен преимущественно инфильтративный рост, полное удаление невозможно без значительной травматизации интактных структур мозга и появления выраженного неврологического дефицита. В таких случаях возможно частичное удаление, так как при этом значительно снижается внутричерепное давление, что увеличивает эффективность следующей лучевой и химиотерапии.
Лучевая терапия
Облучение тканей опухоли рентгеновскими лучами в дозах более 50 Гр приостанавливает непрерывный рост таких опухолей как медуллобластомы, епендимомы, метастазы рака молочной железы и легких. Важное значение придается применению телекобальтовой терапии «gamma knife» и стереотаксической лучевой терапии. Лучевая терапия показана при частичном удалении опухолей. Однако, большинство опухолей малочувствительны к лучевой терапии.
Химиотерапия
Для медикаментозного воздействия на рост опухолей применяют различные препараты, которые обладают способностью проникать через гематоэнцефалический барьер, концентрироваться в тканях опухоли и подавлять их рост. При лечении злокачественных глиом наибольшая эффективность отмечена в производных нитрозомочевины (кармустин т.п.). После введения препарата наблюдается лейкопения и тромбоцитопения, картина крови на протяжении 3-4 недель после введения препарата приходит в норму. Повторное введение препарата проводится только при нормализации показателей крови. На сегодня используется комбинированная лучевая терапия с частым внутрижелудочковым введением химиопрепаратов (метотрексат, цитарабин, тиоТЭФ) с помощью резервуара Оммайя, размещенного подапоневротически и соединенного с боковым желудочком (интратекальная химиотерапия).
|




 Возможно вас заинтересует
Возможно вас заинтересует