| Главная » Статьи » Онкология » Клинические лекции |
Злокачественная меланома: причины,симптомы,диагностика,лечение.
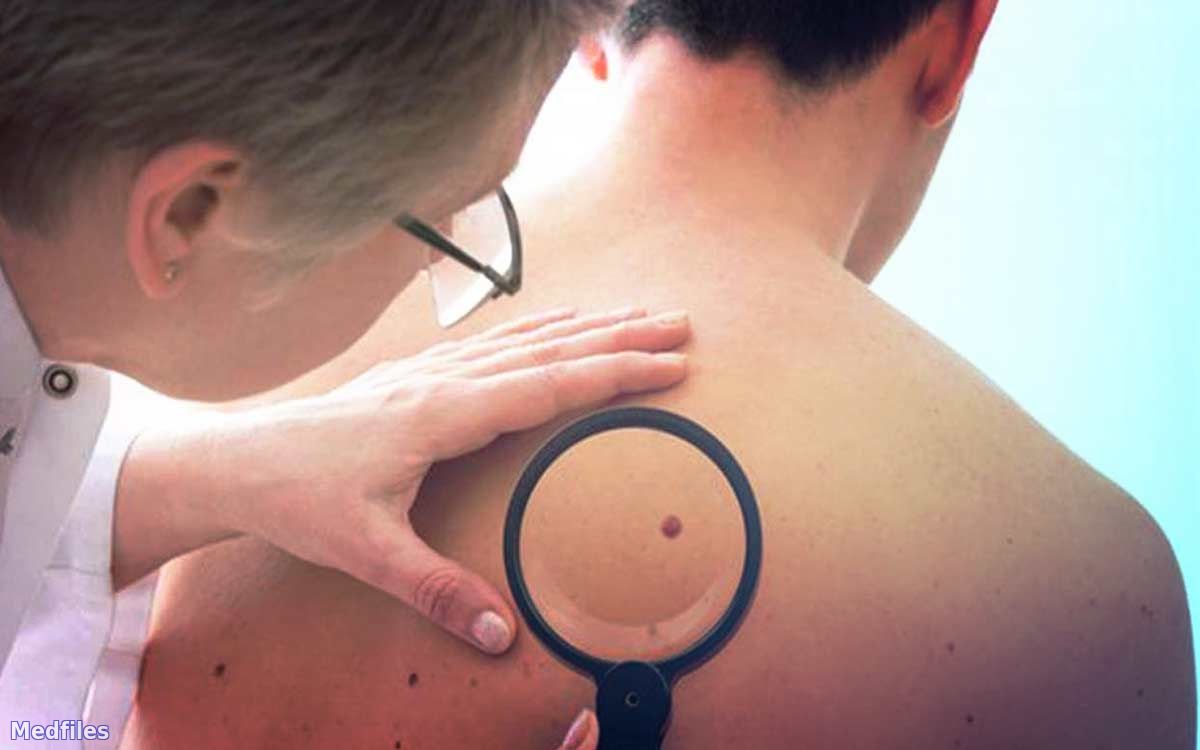
Предпочтительной является локализацией ЗМ на коже, другие локализации - жидкая патология. Из них чаще всего встречается меланома глазного яблока, затем - вульвы, прямой кишки и толстой кишки. Фактором конституционного риска ряд ученых признают пигментные невусы. При изучении анамнеза болезни установлено, что у 94% больных меланоме предшествовал невус, у 6% больных опухоль развилась на фоне других изменений кожи. Существует много классификаций пигментных невусов, однако наибоее приемлемой в практическом отношении является классификация Н.Н.Трапезникова и соавторов (1976), согласно которой все невусы делят на "меланомобезопасные" и "меланомоопасные". Группу "меланомоопасных" невусов составляют: внутренне дермальный пигментный невус, фиброэпителиальный невус, папилломатозные и верукозная невус, "монгольское пятно", halo -невус и некоторые другие пигментные образования. В группу " меланомобезопасных " невусов входят синий невус, пограничный невус, невус Ота, гигантский волосяной пигментный невус, а также ограничен предраковое меланоз Дюбрея. В последнее время получены данные о существовании генетической предрасположенности к развитию ЗМ у человека, включая нарушение регуляции генов, функционирование поверхностных клеточных рецепторов и появления аномальных структурных белков. В этиологии ЗМ кожи важное значение придается также и влияния ультрафиолетового облучения, риск возникновения ЗМ резко возрастает при сочетании чрезмерной инсоляции с такими конституциональными факторами, как света чувствительна к загара кожа, которая имеет большое количество веснушек и врожденных пятен, особенно тех, которые возвышаются над уровнем кожи более чем на 6 мм. Данные клинических наблюдений указывают, что заболеваемость ЗМ кожи выше у женщин.
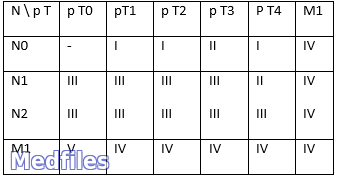
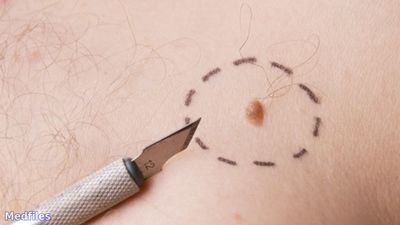
В число клинических проявлений малигнизации разные авторы включают : - увеличение размеров пигментного невуса по площади, рост невуса, его уплотнение и поражения, - появление одного или нескольких участков экзофитного роста на поверхности невуса или равномерное повышение над уровнем кожи всего невуса, - изменение цвета пигментного невуса в сторону ослабления или усиления его интенсивности, - появление трещин, покраснение и застойные инфильтрации вокруг его основания, - разрастание тяжистых лучей инфильтрации пигментного или непигментного характера вокруг первичного образования, - кровотечения, гнойное отделяемое с поверхности пигментного невуса, - образования пигментированных или непигментированных узелков-сателлитов, - наличие увеличенных плотных регионарных лимфатических узлов, независимо от степени и характера изменений пигментного невуса. Наличие нескольких симптомов позволяет более достоверно поставить правильный диагноз. Метастазирования при ЗМ кожи многогранное и разнообразное. Однако при очень высокой способности к раннему и бурного распространения опухоли (как гематогенного, так и лимфогенного) сначала чаще наблюдается метастазирование в регионарные лимфатические узлы. Примерно у половины больных наблюдаются вторичные метастатические узлы в коже, очень часто поражаются легкие, печень, мозг, надпочечники, лимфатические узлы брюшной полости и т.п. В терминальной стадии заболевания метастазы могут быть обнаружены в любом органе. Особенностями клинического течения беспигментные ЗМ кожи является обширное поражение регионарных лимфатических узлов, при этом относительно чаще возникают метастазы в костях. Диагностика ЗМ кожи базируется главным образом на анамнестических данных и клинической симптоматике заболевания. Вспомогательными методами диагностики являются : Термография. При ЗМ кожи средний температурный градиент между опухолью и симметричным участком здоровой кожи составляет 2,5 ± 0,14 ° С, в пациенте в с доброкачественными пу хлынет - 1,0 ± 0,35 ° С Радионуклидная диагностика. Для диагностики первичных ЗМ кожи используют радиоактивный фосфор (32Р), а для исследования состояние в регионарного лимфоаппарата - непр яму радионуклеидну лимфографии с использованием подкожного введения 198Аu или 99 Тс - коллоида. Сканирование позволяет визуализировать регионарные лимфатические узлы и в 81% случаев диагностировать их поражения метастазами опухоли. Цитологические и гистологические методы исследования применяются только в тех случаях, когда возможно взять мазки-отпечатки с пораженными х опухолей. Традиционно считается, что биопсия ЗМ кожи запрещена из-за опасности мгновенного о гре ссування опухолевого процесса. Исследование экскреции меди и цинка рекомендуется использовать как тест для ранней диагностики ЗМ кожи Степень и темпы распространенности опухолевого процесса позволяют уточнить изучения экскреции фенольных кислот, повышение содержания которых в моче характеризует период появления метастазов. Методы рентгенологического, радиоизотопного, ультра звуко- вого, компьютерно-томографического исследования используются для диагностики отдаленных метастазов ЗМ кожи. Классификация злокачественных меланом кожи. По форме роста ЗМ кожи подразделяются на: поверхностно-распространяемые (55-60%), узловые (нодозная, нодулярная) 15-30% и лентиго-меланомы 15% . Существуют следующие клеточные типы ЗМ кожи : эпителиальний, веретеноклеточний, невоклетонний (мелкоклеточный), смешанно-клеточный. По содержанию пигмента различают пигментные и безпигментные ЗМ кожи. Различают 5 уровней инвазии ЗМ кожи в дерму ( W . Clark ): Уровень I - опухоль не выходит за пределы базальной мембраны. Уровень II - опухоль отделена папиллярным слоем дермы. Уровень III - опухоль распространяется до предела папиллярного и ретикулярного слоев дермы. Уровень IV - опухоль прорастает всю толщу дермы к потовых желез. Уровень V - опухоль прорастает в подкожную клетчатку. A.Breslow предложил другой достоверный метод оценки инвазивных свойств опухоли - определение ее толщины с учетом роста как над поверхностью кожи, так и в глубину с помощью окуляр-микрометра: I - 0,75 мм и менее; II - от 0,76 мм до 1,50 мм; III - от 1,51 мм до 4,0 мм; IV - 4,0 мм и более. В Международной патогистологических классификации опухолей TNM (в 1987 г..) Разделение меланом проведен с учетом инвазивных особенностей, отмеченных WHClark и А.Breslow. Согласно этой классификации первичный очаг ЗМ кожи может иметь следующие характеристики (1988, 1989,! 996) : РТХ - первичную опухоль определить невозможно ; РТО - первичной опухолей нет ; рТis - меланома in situ (I-й уровень инвазии по Кларком) : атипичная меланоцитарная гиперплазия, тяжелая меланоцитарными дизплазия, инвазия злокачественного поражения отсутствует ; рТ 1 - опухоль не толще 0,75 мм с инфильтрацией сосочкового слоя дермы (II-й уровень инвазии по Кларком) ; рТ 2 - опухоль имеет толщину более 0,75 мм, но не более 1,5 мм и инфильтрирует к границе между сосочковым и ретикулярным слоем дермы (III-й уровень инвазии по Кларком) ; рТ 3 - толщина опухоли превышает 1,5 мм, но не более 4,0 мм и (или) инфильтрирует в ретикулярной слой дермы (IV-й уровень инвазии по Кларком) ; рТ 3a - толщина опухоли более 1,5 мм, но не превышает 3,0 мм ; рТ 3b - толщина опухоли более 3,0 мм, но не превышает 4,0 мм ; рТ 4 - опухоль имеет толщину 4,0 мм и (или) инфильтрирует подкожно-жировую клетчатку (V-й уровень инвазии по Кларком) и (или) в подкожной клетчатке определяется сателлит на расстоянии до 2 см от первичной опухоли ; рТ 4a - толщина опухоли более 4,0 мм и (или) инфильтрация подкожной клетчатки (V-й уровень инвазии по Кларком) ; рТ 4b - в подкожно-жировой клетчатке является сателлит в пределах более 2 см от первичной ячейки. Регионарные лимфатические узлы (N) визначаются в соответствии с локализацией первичной опухоли : Nх - недостаточно данных для оценки регионарных лимфатических узлов ; Nо - нет метастазов в регионарные лимфатические узлы ; N 1 - метастазы в регионарные лимфатические узлы не более 3 см в наибольшем измерении ; N 2 - имеются метастазы в регионарные лимфатические узлы более 3 см в наибольшем измерении и (или) преходящие метастазы (кожные или подкожные; метастазы на расстоянии более 2 см от первичной опухоли, но не по регионарных лимфатических коллектора) ; N 2а - метастазы больше чем 3 см в наибольшем измерении в регионарных лимфатических узлах ; N 2b - преходящие метастазы ; N 2c - сочетание N 2a и N 2b . Отдаленные метастазы (М) : Мх - недостаточно данных для суждений о отдаленные метастазы ; Мо - нет отдаленных метастазов ; М 1 - имеются отдаленные метастазы ; М 1а - метастазы в кожу или подкожно-жировую клетчатку или лимфатические узлы, расположенные по регионарными лимфатическими узлами ; М 1b - метастазы во внутренние органы. Группировка по стадиям Хирургическое лечение первичных меланом . Профилактическая лимфаденэктомия не улучшает отдаленных результатов лечения и, обычно, не выполняется. Лечебные лимфаденэктомии показаны всем больным с метастазами меланомы в регионарные лимфатические узлы. ЗМ слабо чувствительна к лучевой терапии, хотя некоторые авторы считают, что предоперационная гаматерапия первичной опухоли и сателлитов суммарной дозой 100-120 декабря уменьшает риск рецидивов и метастазов. С химиопрепаратов для лечения ЗМ кожи чаще всего применяют: платидиам, Дакарбазин, нитрозометилсечовина, кармустин, СииНУ, дактиномицин, винкристин, блеомицин. Эффективность химиотерапии не превышает 30%. | |
| Просмотров: 749 Категория: Клинические лекции | | |

 Возможно вас заинтересует
Возможно вас заинтересует